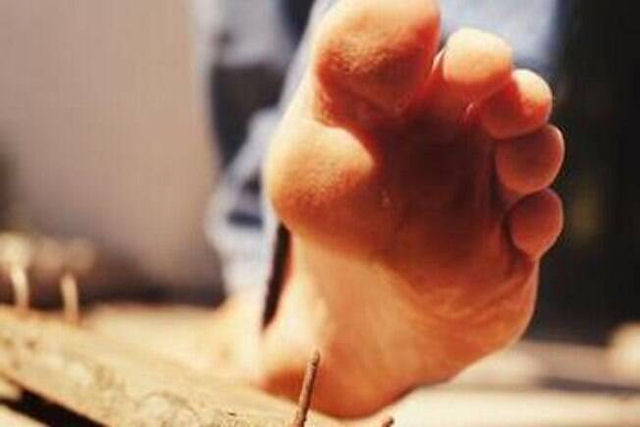
 | Em 1995, o British Medical Jornal publicou um relato de caso, no mínimo estranho, de um pedreiro que acidentalmente pisou em um prego de 15 centímetros, que atravessou sua bota com biqueira de aço. Ele sentia uma dor tão excruciante que até o menor movimento era insuportável. Levado ao pronto-atendimento, ele chegou ao local berrando de dor, mas quando os médicos por fim conseguiram tirar a bota, depararam-se com uma visão surpreendente: o prego nunca havia tocado seu pé. Como assim? |
- "Um operário da construção civil de 29 anos chegou ao pronto-socorro após ter pisado sobre um prego de 15 centímetros. Como o menor movimento do prego era doloroso, ele foi sedado com fentanil e midazolam", escreveu JP Fisher, médico residente sênior do pronto-socorro de Leicester. - "O prego foi então removido por baixo. Ao retirar a bota, uma cura milagrosa pareceu ter ocorrido. Apesar de ter penetrado próximo à biqueira de aço, o prego havia atravessado entre os dedos: o pé estava completamente ileso."
Desde então, o "Cara do Prego da Bota, praticamente um mascote da "ciência da dor", se tornou alvo de intensos debates entre os especialistas em dor.
Por centenas de anos, os cientistas acreditaram que a dor era uma resposta direta a um dano. Seguindo essa lógica, quanto mais grave a lesão, mais dor ela deveria causar.
Mas, à medida que aprendemos mais sobre a ciência da dor, descobrimos que dor e lesão tecidual nem sempre andam juntas, mesmo quando os mecanismos de sinalização de ameaça do corpo estão funcionando plenamente.
Somos capazes de sentir dores intensas desproporcionais a uma lesão real e até mesmo dor sem qualquer lesão, como no caso do pedreiro ou casos bem documentados de parceiros de mulheres grávidas que sentem dor durante a gravidez ou o parto.
O que está acontecendo aqui? Na verdade, há dois fenômenos em jogo: a experiência da dor e um processo biológico chamado nocicepção.
A nocicepção faz parte da resposta protetora do sistema nervoso a estímulos nocivos ou potencialmente nocivos.
Sensores em terminações nervosas especializadas detectam ameaças mecânicas, térmicas e químicas. Se sensores suficientes forem ativados, sinais elétricos são enviados pelo nervo até a coluna vertebral e, em seguida, para o cérebro.
O cérebro avalia a importância desses sinais e produz dor se decidir que o corpo precisa de proteção.
Normalmente, a dor ajuda o corpo a evitar maiores lesões ou danos. Mas há todo um conjunto de fatores, além da nocicepção, que podem influenciar a experiência da dor e torná-la menos útil.
Primeiro, existem fatores biológicos que amplificam os sinais nociceptivos para o cérebro. Se as fibras nervosas são ativadas repetidamente, o cérebro pode decidir que elas precisam ser mais sensíveis para proteger adequadamente o corpo de ameaças.
Mais sensores de estresse podem ser adicionados às fibras nervosas até que elas se tornem tão sensíveis que até mesmo toques leves na pele desencadeiem sinais elétricos intensos.
Em outros casos, os nervos se adaptam para enviar sinais com mais eficiência, amplificando a mensagem. Essas formas de amplificação são mais comuns em pessoas que sofrem de dor crônica, que é definida como dor que dura mais de 3 meses.
Quando o sistema nervoso é levado a um estado contínuo de alerta máximo, a dor pode persistir mesmo após a lesão física. Isso cria um ciclo vicioso no qual quanto mais tempo a dor persiste, mais difícil se torna revertê-la.
Fatores psicológicos também desempenham um papel importante na dor, potencialmente influenciando a nocicepção e influenciando o cérebro diretamente.
O estado emocional de uma pessoa, suas memórias, crenças sobre a dor e expectativas em relação ao tratamento podem influenciar a intensidade da dor que ela sente.
Em um estudo, crianças que relataram acreditar que não tinham controle sobre a dor, na verdade, experimentaram dores mais intensas do que aquelas que acreditavam ter algum controle.
Em um caso antigo, quase uma lenda, contado no livro "Dor: A ciência e a cultura de por que sentimos dor, da historiadora canadense Marni Jackson, um homem de repente passou a viver em agonia e sentindo dores excruciantes toda vez que ia ao banheiro e via suas fezes mergulhadas em sangue.
Aconteceu que nã0 era sangue e suas fezes vermelhas brilhantes não eram causadas por hemorragia interna, mas sim por uma dieta de beterrabas!
De onde vinha toda a "agonia"? Certamente não das beterrabas. Pode ser difícil distinguir entre agonia e pânico, e esse é justamente o objetivo. Este é, na verdade, um exemplo comum de nocebo na medicina: as pessoas comem beterraba, pensam que há sangue no vaso sanitário e ligam para o 190.
Características do ambiente também importam: em um experimento, voluntários com uma haste fria colocada no dorso da mão relataram sentir mais dor quando lhes era mostrada uma luz vermelha do que uma azul, mesmo que a haste estivesse na mesma temperatura em todas as ocasiões.
Por fim, fatores sociais, como a disponibilidade de apoio familiar, podem também afetar a percepção da dor.
Tudo isso significa que uma abordagem multifacetada para o tratamento da dor, que inclua especialistas em dor, fisioterapeutas, psicólogos clínicos, enfermeiros e outros profissionais de saúde, costuma ser mais eficaz.
Estamos apenas começando a desvendar os mecanismos por trás da experiência da dor, mas existem algumas áreas promissoras de pesquisa.
Até recentemente, pensávamos que as células da glia que circundam os neurônios eram apenas estruturas de suporte, mas agora sabemos que elas desempenham um papel fundamental na influência da nocicepção. Estudos demonstraram que a desativação de certos circuitos cerebrais na amígdala pode eliminar a dor em ratos.
E testes genéticos em pessoas com doenças raras que as impedem de sentir dor identificaram vários outros alvos possíveis para medicamentos e, talvez, futuramente, para terapia genética.
Mas, atenção, a ausência de dor também não é muito "saudável" pois a dor é um sinal de alerta de que há algo de errado em seu corpo e você precisa se proteger.
Pessoas com insensibilidade congênita à dor, ou analgesia congênita, apresentam alto risco de lesões acidentais e necessitam de monitoramento constante para evitar danos graves, visto que não conseguem sentir dor ou temperatura.
Elas podem sofrer lesões como queimaduras, cortes ou fraturas sem perceber, o que pode levar a complicações como infecções crônicas, danos ósseos ou queimaduras.
Membros fantasmas também são frequentemente citados como um exemplo importante de dor gerada pelo cérebro, não apenas na ausência de um problema no tecido, mas na ausência do próprio tecido! Se um membro não existe, argumenta-se, então obviamente a dor não pode vir dele! Xeque-mate?
Mas existe outra boa explicação: sabemos que a sinalização vem do coto, das extremidades dos nervos seccionados. Esses sinais são então mal interpretados pelo cérebro, levando à percepção de que é um braço amputado que está doendo.
Da perspectiva do cérebro, esses sinais vieram do mesmo lugar de onde vêm os sinais do braço, logo, é braço.
Isso tudo é muito interessante do ponto de vista da neurologia, mas também não é um bom exemplo de como "a dor é uma produção do cérebro", inventando uma sensação do nada, e provavelmente deveríamos parar de usar esse conceito dessa forma. Mas ainda assim é um bom exemplo de como o cérebro pode gerar uma experiência dolorosa que não é apenas o que ela parece.
O MDig precisa de sua ajuda.
Por favor, apóie o MDig com o valor que você puder e isso leva apenas um minuto. Obrigado!
Meios de fazer a sua contribuição:
- Faça um doação pelo Paypal clicando no seguinte link: Apoiar o MDig.
- Seja nosso patrão no Patreon clicando no seguinte link: Patreon do MDig.
- Pix MDig: 461.396.566-72 ou luisaocs@gmail.com
- Depósito direto em conta corrente do Banco do Brasil: Agência: 3543-2 / Conta corrente: 17364-9
- Depósito direto em conta corrente da Caixa Econômica: Agência: 1637 / Conta corrente: 000835148057-4 / Operação: 1288



Faça o seu comentário
Comentários